Сердцебиение плода по неделям — важный параметр при беременности, который подлежит постоянному контролю. Сердцебиение начинается на пятой неделе эмбрионального развития и проявляется на всём протяжении беременности и при родах. Этот параметр заслуживает внимания, потому что частота сердечных сокращений (ЧСС), разная на определённом сроке, может рассказать о возможных нарушениях в работе сердца, гипоксии, анемии, пороках. Отсутствие сердцебиения может свидетельствовать о начале выкидыша или о «замершей» беременности. В некоторых ситуациях вовремя замеченное отклонение может спасти плоду жизнь.
Для чего нужна диагностика ЧСС и нормы этого параметра у плода
Сердце — орган, который начинает развиваться у эмбриона одним из первых. Значение его в организме известно всем. Также важно значение параметров его деятельности и при внутриутробном развитии.
Зафиксировав ЧСС ребёнка, врач может сделать следующие выводы:
- Факт наличия сердцебиения говорит о том, что плод жив. На ранних сроках беременности сердечные сокращения могут обнаружиться не сразу, поэтому лучше провести повторное обследование спустя неделю-две. Если же и при вторичной диагностике сердцебиение не выявлено, это говорит о гибели плода.
- В течение беременности проверяется ЧСС на соответствие сроку.
- Выявление патологических состояний.
- В процессе родов отслеживание ЧСС помогает выявить гипоксию ребёнка и принять своевременные меры.
Когда появляется сердцебиение у плода? Формирование сердца происходит в первые четыре недели. На второй и третьей неделе оно имеет вид трубки. Во вторую половину первого месяца орган начинает изгибаться в форме буквы S. На пятой неделе формируются отдельные сердечные полости (сначала три вместо четырёх), и сердце начинает сокращаться. Это сердцебиение нельзя зафиксировать обычным стетоскопом, а ультразвуковое исследование делать нецелесообразно, так как частое подобное вмешательство вредит организму малыша. УЗИ на таком раннем сроке назначают только по показаниям, например, при подозрении на «замершую» беременность.
Показателем нормального развития эмбриона в этот период является уровень хорионического гонадотропина человека (ХГЧ). Этот метод контроля можно использовать до десятой недели беременности. В норме уровень ХГЧ на пятой-шестой неделе составляет 1000-3100 мМЕ/мл. И величина эта растёт очень быстро, удваиваясь каждые три дня. На третьем месяце беременности уровень ХГЧ уже не имеет смысла при оценке состояния ребёнка.
Наблюдение за работой сердца плода является самым важным методом диагностики при беременности и родах. Он даёт полную картину состояния здоровья матери и ребёнка, помогает своевременно выявить проблемы и приступить к лечению.
Изменение ЧСС происходит в зависимости от срока беременности. Существует миф о том, что по этому параметру можно определить пол ребёнка, на самом деле частота сердечных сокращений одинакова у мальчиков и девочек.
Нормы сердцебиение плода можно охарактеризовать качественно и количественно.

В первом случае оценка производится по следующим параметрам:
- Регулярность. Сокращения происходят примерно через равные промежутки времени.
- Ритмичность. Ритм сердца должен изменяться в пределах допустимых значений.
- ЧСС. Существуют определённые количественные границы этой величины, отклонение от которых говорит о каких-то неполадках в сердечной деятельности малыша.
- Удары сердца должны быть чёткими и ясными. Обратное говорит о том, что ребёнок страдает гипоксией в острой или хронической форме.
Второй триместр опасен возникновением аритмий. Это состояние может развиваться вследствие гипоксии или пороков сердца.
Оценку развития эмбриона, затем плода, врач даёт на основании таблицы, в которой указаны нормы ЧСС для каждой недели беременности. Изменение величины ЧСС активно происходит в первом триместре внутриутробного развития, во втором и третьем триместрах параметр почти не изменяется.
Согласно таблице:
- на пятой неделе ЧСС равняется 80-105 уд./мин.,
- на шестой — 106-120 уд./мин.,
- на седьмой — 127-149 уд./мин.,
- на восьмой — 150-172 уд./мин.,
- на девятой — 155-195 уд./мин.,
- на десятой — 161-179 уд./мин.,
- на одиннадцатой — 153-177 уд./мин.,
- на двенадцатой — 150-174 уд./мин.,
- на тринадцатой — 147-171 уд./мин.,
- на четырнадцатой — 146-168 уд./мин.,
- начиная с пятнадцатой и до конца беременности — 140-160 уд./мин.
С начала второго триместра развитие сердца и его деятельность подлежат периодическим проверкам. А в некоторых случаях за его работой наблюдают и в процессе родов. Для новорождённого ЧСС в норме составляет 140 уд./мин. Для недоношенных младенцев — 155 уд./мин.
Методы диагностики сердцебиения
Сердцебиение плода врач контролирует следующими способами на разных этапах беременности:
- аускультация,
- УЗИ,
- кардиотокография,
- эхокардиография,
- диагностика с помощью детектора сердцебиения.
Аускультация представляет собой прослушивание сердцебиения с помощью стетоскопа. Приспособление одним концом прислоняется к животу женщины, а другой конец его приложен к уху врача.
Этот способ применяется только с 20-ой недели беременности и требует от врача определённого опыта в связи со следующими трудностями:
- Необходимо найти точку выслушивания. Для этого доктор с помощью пальпации определяет положение ребёнка в животе матери.
- Важно правильно оценить частоту, ритм и чёткость сердечных ударов.
- Врач должен чётко дифференцировать сердцебиение матери и ребёнка, чтобы не перепутать их.
Главными преимуществами метода являются простота, доступность и безопасность как для малыша, так и для мамы. К недостаткам относят возможность использования метода только во второй половине беременности и влияние человеческого фактора.
Ультразвуковое исследование — самый популярный и надёжный метод обследования сердца будущего малыша. На каком же сроке слышно сердцебиение плода на УЗИ? Этот метод можно применять с момента возникновения сердечных сокращений у эмбриона, то есть на пятой неделе беременности. Однако до шести недель для этого необходимо использовать трансвагинальный датчик. На седьмой неделе беременности возможно применение трансабдоминального датчика. На таких ранних сроках врач определяет наличие и частоту сокращений. Отсутствие сердцебиения говорит о гибели эмбриона. Обследование с помощью УЗИ редко проводится в первом триместре беременности.
Обычно плановое УЗИ проводят, начиная с двенадцатой недели. На таком сроке врач уже может выявить расположение сердца, его строение, работу всех элементов, а при наличии — пороки развития. Этот метод отличается точность и быстротой, но применять его часто не рекомендуется. Обычно, при нормальном течении беременности, УЗИ проводится три раза (в 10-12 недель, 21-22 недели, 31-32 недели).
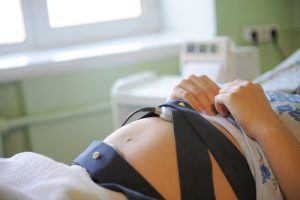
Кардиотокография (КТГ) — длительная процедура отслеживания сердечных сокращений плода в состоянии движения, покоя, сна. Проводится КТГ в положении лёжа на боку в течение 40-60 минут, а если нужно, и дольше. К животу в месте ближайшего расположения сердца ребёнка крепится с помощью мягких эластичных лент ультразвуковой датчик.
Он соединяется с монитором, в котором происходит преобразование сигнала от датчика в ЧСС. Одновременно к животу беременной прикладывают ещё один датчик, который регистрирует моменты тонуса матки. Женщине в руку дают пульт с кнопкой, которую необходимо нажимать при шевелении плода. Важность этого момента в том, что врач по результатам сможет отличить возможные патологии в состоянии покоя и при двигательной активности.
Сердцебиение малыша озвучивается прибором, причём звук можно убавлять и прибавлять. Обычно женщины испытывают радостные эмоции, слыша эти звуки. Кардиотокография позволяет зафиксировать не только ЧСС, но и такие важные параметры, как:
- наличие скачков ритма, в норме они должны присутствовать,
- скорость кровотока,
- присутствие нарушений: акцелераций (тахикардия), децелераций (брадикардия) и синусоидального ритма.
Этот метод применяется с 30-ой недели беременности и проводится неоднократно.
Проведение КТГ на более ранних сроках представляет сложности при его расшифровке и поэтому назначается только при наличии показаний:
- гестоз,
- рубец на матке,
- быстрое старение плаценты,
- некоторые болезни,
- малое или избыточное количество воды в околоплодном пространстве,
- инфекции,
- беременность более 40 недель,
- отставание в развитии плода.

Эхокардиография назначается не всем беременным женщинам. Метод показан только при подозрении на патологические изменения в сердце. Эхокардиография возможна к применению с 18-й по 28-ю недели беременности. Также этот метод показан беременным женщинам после 38 лет.
Фетальный допплер — очень удобный прибор, позволяющий определить ЧСС ребёнка. Он может применяться, начиная с третьего месяца беременности, до 6 раз за всю беременность. Детектор применяется как врачами в стационарах, так и в домашних условиях. Продолжительность обследования составляет около 10 минут.
Несмотря на существование портативных приборов для фиксирования ЧСС ребёнка, позволяющих проводить диагностику ЧСС в домашних условиях, очень важно проходить все плановые обследования в поликлинике под контролем врача. Только специалист может объективно оценить состояние здоровья плода.
Отзывы будущих мам по поводу этого прибора положительные. В экстренных случаях, когда нужно оценить состояние плода немедленно, но нет возможности быстро попасть к врачу, он очень спасает. Ведь состояние паники тоже может оказать негативное влияние на плод. Беременные говорят о том, что, услышав в наушниках стук сердца ребёнка, они успокаиваются и все неприятные симптомы уходят. Даже если прибор показал, что всё хорошо, врача нужно посетить в ближайшее время.
Других способов самостоятельного определения сердцебиения невозможно. Если дома имеется стетоскоп, то можно прибегнуть к помощи родных. На поздних сроках можно услышать стук сердца ребёнка, приложив ухо к животу беременной. Но эти методы могут только определить наличие или отсутствие сердцебиения. Только врач может дать оценку состояния здоровья плода.
Причины нарушения сердцебиения плода
Если при диагностике выявлены нарушения в работе сердца ребёнка, то это должно стать тревожным звоночком для мамы и врача. Необходимо выяснить причины нарушения и устранить их. ЧСС может быть как больше, так и меньше нормы.
Учащение сердцебиения происходит в следующих случаях:
- Недостаточное кровоснабжение в маточно-плацентарном пространстве.
- Низкий гемоглобин беременной.
- Понижение гемоглобина у плода. Такое состояние может вызвать гемолитическая болезнь.
- Фетоплацентарная недостаточность.
- Кровотечение у беременной, вызванное, например, отслойкой плаценты.
- Врождённые пороки сердца у плода.
- Некоторые лекарственные препараты. В их числе Атропин и часто назначаемый при беременности Гинипрал.
- Лихорадка у матери.
- Патологическое развитие пуповины.
- Гипоксия плода в острой форме.
- Повышенное внутричерепное давление у ребёнка.
- Выпадение петель пуповины.
Стрессовое состояние матери во время вынашивания в утробе ребёнка может также ему передаваться. В связи с этим у малыша может учащаться сердцебиение. Поэтому беременной женщине важно сохранять спокойствие и хорошее настроение ради своего здоровья и здоровья будущего ребёнка.
Брадикардия проявляется редко, но она опаснее, чем тахикардия.
Замедление сердечных сокращений может быть вызвано следующими факторами:
- серьёзные патологии у плода,
- гипоксия у ребёнка,
- нарушенный метаболизм матери и плода,
- пороки сердца у малыша,
- высокое содержание калия в крови плода,
- приём матерью бета-блокаторов в большом количестве.
Выше перечислены патологии, которые требуют незамедлительной реакции врача для принятия решения по их устранению или облегчению состояния. Лечение назначается в зависимости от тяжести состояния и срока беременности.
Иногда, если патология тяжёлая и срок позволяет, доктор принимает решение искусственного вызова схваток.
Но бывают эпизодические повышения или понижения давления. Они не связаны с какими-либо заболеваниями. Например, кратковременная брадикардия может быть вызвана длительным пребыванием беременной в положении лёжа, когда под тяжестью плода происходит сдавливание сосудов таза.
