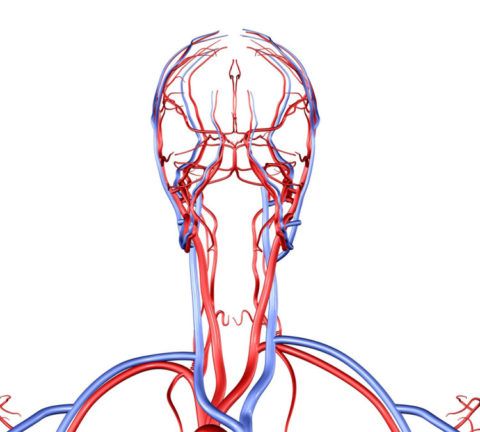
Атеросклероз брахиоцефальных артерий – это формирование холестериновых отложений на эндотелии сосудов одноименного бассейна. Последний представляет собой разветвление аорты на несколько крупных артерий, которые выше снова соединяются.
Это нужно для лучшего обеспечения кровью органов шеи, головы и пояса верхних конечностей. Наличие бляшек создает определенные гемоциркуляции, что становится причиной развития ишемических процессов и может вызвать инсульт (вероятность до 90%), который нередко заканчивается смертью.
Статистика ВОЗ утверждает, что симптомы заболевания при глубокой диагностике обнаруживаются практически у каждого человека после 55 лет, а первые признаки начинают часто проявляться после преодоления сорокалетнего рубежа.
Что нужно знать
Брахиоцефальные сосуды совместно с общей, сонной и левой подключичной артериями формируют Виллизиев круг, снабжающий кровью головной мозг, шейный и ключичный отделы тела. Зацикленность сосудов позволяет облегчить гемоциркуляцию, особенности которой формировались длительное время в процессе эволюции.
Если хотя бы один из стволов будет функционировать неправильно, то это вызывает нарушение всего кругооборота из-за чего ткани недополучают питательные вещества и кислород, замедляется выведение метаболитов. Более всего от негативных процессов страдает головной мозг.
В последнем случае это может стать причиной необратимых последствий, цена которых может стоить жизни. В то же время, ишемия менее опасна и более терпима, например, для костной и других тканей.
Важно. Чаще всего холестериновые бляшки формируются справой стороны, что вызвано особенностью анатомического строения. Там есть участок, напоминающий рогатку, где достаточно сильны турбулентные завихрения кровотока. Это усиливает травматизацию интимы, что создает благоприятные условия для оседания холестерина на внутренней поверхности сосуда.
Атеросклероз – патологическое состояние, при котором в крови наблюдается дисбаланс липидных фракций. Сам холестерин является полициклическим липофильным спиртом (стеролом), поэтому правильно называть его холестеролом, что и делают медики после полной расшифровки его структуры, но в обиходе укоренилось старое название. Сам по себе спирт является важной и неотъемлемой частью всех животных мембран и не может быть причиной болезни.
Однако в крови он находится в связанном комплексе с белками – липопротеинами или липопротеидами (последние два термина означают одно и тоже, и в равной степени упоминаются в литературе) в двух состояниях:
- Липопротеины высокой плотности (ЛПВП), антиатерогенный или «хороший» холестерин,
- Липопротеины низкой плотности (ЛПНП), атерогенный или «плохой» холестерол.
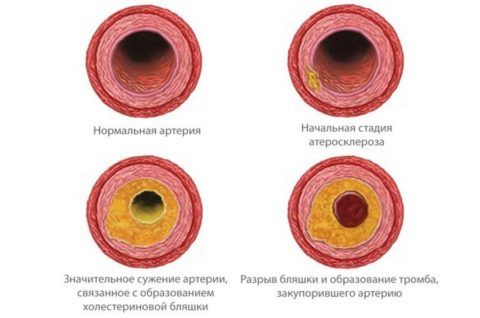
Качественная оценка означает, что в последнем случае вещество недостаточно плотной структуры, может осаждаться на сосудистом эндотелии крупных и средних кровеносных стволов и формировать бляшки, которые в разной степени перекрывают русло.
Негативные отложения могут быть вдоль или поперек артерии, поэтому выделяют два вида атеросклероза:
- нестенозирующий – перекрытие сосуда не более чем на половину, при этом бляшка располагается продольно, такая патология лечится существенно легче в результате терапии и коррекции образа жизни,
- стенозирующий – поперечное перекрытие сосудистого русла более чем на 50%, что представляет большую опасность и часто становится причиной инсультов,
- диффузный тип – когда рост холестериновой бляшки происходит в обеих направлениях, но такое явление встречается реже.
Поражаться могут любые сосуды брахиоцефального бассейна, чаще страдают сонные артерии (все ветви). При сужении просвета на 70% и более требуется оперативное вмешательство.
Важно. Стенозирующий атеросклероз более характерен для лиц мужского пола.
Факторы риска

Предпосылки формирования патологии могут быть множественные, о них рассказывается на видео в этой статье. В таблице указаны наиболее частные особенности, провоцирующие патологические процессы.
Таблица. Причины атеросклероза БЦА:
| Фактор | Комментарий |
|
|
Гиперлипидемия (нарушение концентрации жировых включений) может наследоваться от родителей к детям, поэтому генетические предпосылки формирования холестериновых бляшек весьма существенны. |
|
|
Хроническое высокое давление провоцирует нарушение целостности сосудов, поэтому создаются условия для липидных отложений на эндотелии. |
|
|
Болезнь нарушает иннервацию сосудов, что способствует отложению холестерина, а также негативно отражается на обменных процессах, а это еще больше усугубляет формирование патологии. |
Помимо указанных причин существует ряд дополнительных факторов, способствующих развитию атеросклероза БЦА:
- недостаточная физическая активность,
- лишний вес,
- неправильное и некачественное питание с преобладанием жирной пищи и легко усваиваемых углеводов,
- вредные привычки,
- эндокринные патологии,
- частые или сильные стрессовые ситуации,
- злоупотребление гормональными препаратами.
Заметка. У лиц пожилого возраста развитию заболевания способствует гиподинамия и естественное замедление метаболических процессов.
Клинические признаки

Симптоматика обуславливается местом формирования патологии.
При закупорке шейных и головных сосудов характерны такие проявления:
- головокружение, особенно при резких поворотах головы или понижении АД,
- мигрени и головные боли,
- нарушение умственной деятельности: ухудшается память, интеллект и мышление,
- патологии анализаторов: страдает зрение и слух, может быть шум в ушах или разные ненормальные зрительные эффекты (мушки, вспышки и другие),
- депрессивное или унылое настроение,
- потеря сознания (при сильном поражении сосудов),
- ощущение холода в руках или несильного покалывания,
- цианоз лица и дистальных отделов верхних конечностей,
- понижение чувствительности,
- уменьшение мышечной силы, снижение работоспособности,
- разные показания АД, снятые с обеих рук.
Особенно важно не игнорировать проявляющиеся симптомы и пройти срочную диагностику в тех случаях, когда названные признаки проявляются у здорового человека, не имеющего каких-либо хронических заболеваний, которые могут быть причинами негативных явлений.
Обратите внимание. Опасность атеросклероза брахиоцефальных артерий состоит в том, что примерно у половины пациентов он протекает в латентной форме, поэтому инсульт головного мозга для человека случается внезапно. Это во многих случаях становится причиной серьезных нарушений или смерти.
Диагностика
Первым выбором метода исследования при подозрении на атеросклероз брахиоцефальных артерий является УЗИ, которое позволяет увидеть не только анатомическую структуру сосудов, но и выявить в них атеросклеротические бляшки. При этом оценивается их количество, степень поражений, характер и скорость кровотока (доплерография).
Также в обязательном порядке назначается триплексное сканирование артерий головы и шеи. Преимущество данного метода заключается в том, что клиницист получает цветное картирование, позволяющие лучше оценивать состояние кровеносных сосудов. Немаловажно исследовать биохимические показания крови на состав и соотношение липидов. Электрокардиограмма покажет возможные патологии артерий сердца
При необходимости может быть проведено МРТ и ангиография, хотя они в данном случае применяются редко.
Лечение
Зависимо от результатов диагностики и оценки состояния пациента может быть назначено два основных вида терапии:
- Консервативная. Показана при несущественных поражениях и субклинических формах атеросклероза (артериальные просветы перекрыты несущественно).
- Радикальная – применяется при значимых сосудистых изменениях, когда признаки явные и отчетливо выражены.
Медикаментозное лечение
Ниже указан перечень групп препаратов, которые назначаются для устранения негативных признаков и облегчения состояния больного:
- статины (Аторвастатин, Разувастатин и другие) для уменьшения ЛПНП,
- лекарства, снижающие образование тромбов и агрегацию форменных элементов крови, например, Клопидогрел, Кардиомагнил и прочие,
- средства для улучшения мозговой гемоциркуляции (Актовегин, Кавинтон и др.),
- группа лекарств, нормализующих артериальное давление: сартаны, диуретики, бета-блокаторы, антагонисты кальция и АПФ.
Кроме этого, должна проводится специфическая терапия заболеваний, усугубляющих прогрессирование атеросклероза (подагры, диабета, гормональных нарушений и прочих). Во всех случаях выбор препаратов и дозировку должен определять доктор, поскольку инструкция, приложенная к ним, является общей, а в данном случае лечение должно проводиться по индивидуальным показателям.
Пациенту следует настроиться на долгосрочный прием медикаментов, часто терапия оказывается пожизненной.
Диета

Коррекция питания выступает неотъемлемой частью консервативной терапии. Без соблюдения гиполипидемической диеты невозможно добиться положительного результата, причем это касается и тех пациентов, для которых будет назначено оперативное лечение.
Основные критерии питания человека, страдающего атеросклерозом:
- исключение жирной и богатой холестерином еды (сало, свинина, креветки, яйца и прочие),
- увеличить потребление растительной пищи (овощей, фруктов и ягод) в любом виде, но предпочтительно сырая,
- потребление продукции, содержащей ненасыщенные омега-3, -6 жирные кислоты: морская рыба, орехи, растительные масла и прочие,
- молочные и кисломолочные продукты должны быть с низким содержанием липидов,
- не употреблять колбасные изделия, копчения, полуфабрикаты, консервы и еды с пищевыми добавками,
- максимально сократить потребление соли (максимум – одна чайная ложка),
- ограничить сладости (особенно опасны содержащие трансжиры).
Заметка. Важно бороться с ожирением путем потребления низкокалорийной растительной пищи и придерживаться активного способа жизни, поскольку лишний вес является одной из распространенных причин болезни.
Оперативное лечение
На поздних стадиях атеросклероза брахиоцефальной системы и неэффективности консервативной терапии врач может назначить хирургические методы устранения патологий.
На данный момент широко распространены следующие методы:
- Открытая операция. Она предназначена для удаления закупоренного участка и ушивания сосуда, при надобности устанавливают протез. Несмотря на высокую травматичность метод имеет ряд определенных преимуществ, поэтому на данный момент он достаточно широко применяется.
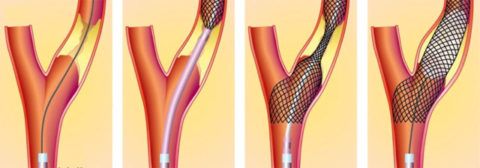
- Эндоваскулярное стентирование. В бедренную артерию вводят катетер, который доставляет в место атеросклеротического поражения стент, баллон или спираль. Устройства устанавливаются в нужном месте и расправляются. Благодаря этому бляшка прижимается к стенке, кровоток восстанавливается, а в этом месте уже никогда не будут откладываться скопления холестерина. Весь процесс проходит под радиологическим контролем.
- Каротидная эндартерэктомия. Из артерии извлекается больной очаг (бляшка) вместе с комплексом интима-медиа. После этого разрез зашивают.
- Шунтирование – создание обводящего бляшку русла путем выполнения пластики из отрезка вены здорового сосуда, предварительно изъятого у пациента. Метод позволяет быстро и в полной мере восстановить кровоток в пораженной зоне.
Профилактика

В первую очередь меры предосторожности должны соблюдать те, кто входит в группу повышенного риска или имеет наследственную предрасположенность. Рекомендуется придерживаться здорового способа жизни, полностью отказаться от вредных привычек, полноценно отдыхать (ночной сон должен быть не менее 7–8 часов), избегать стрессовых ситуаций и пить больше воды (два литра и более).
Начиная с сорокалетнего возраста показано проходить регулярные осмотры врача и соответствующие диагностические обследования (триплексное сканирование артерий головы и шеи). Раннее выявление патологий существенно облегчает лечение, и предупреждает развитие инсульта.



